奇美醫院運用AI人工智慧 早期預測脫離呼吸器時機
HST採訪報導
2020年國家醫療品質獎-智慧醫療類《智慧解決方案組-佳作》
新冠肺炎(Covid-19)疫情蔓延全球,若能妥善地運用呼吸器等醫療資源,即可避免重症醫療的崩潰。及時使用呼吸器能有效降低病人死亡率,惟一旦使用超過48小時,發生肺炎風險及死亡率反增。盡量縮短病人使用呼吸器時間是一個重要的臨床考量,仰賴醫師豐富的經驗才能判斷病人脫離呼吸器的正確時機。奇美醫院首創以AI (Artificial Intelligence)進行脫離呼吸器及拔除氣管內管預測,能減少呼吸器使用天數、加護病房(ICU)住院天數,進而降低醫療支出。
呼吸器續命維生 久用易有併發症 拔管最佳時機難掌握
據衛生福利部中央健康保險署近5年(2008-2012)統計,呼吸器長期依賴病人每年費用約261億至270億元,費用年成長率約1%;呼吸器脫離率由原先全國平均31%提高到45%,死亡率由56%下降為45%。及時使用呼吸器可降低死亡率,但隨之而來是健保支出增加,且一旦使用超過48小時病人發生肺炎及死亡率的風險反而更高。因此,盡可能縮短病人使用呼吸器時間是一個重要的臨床考量,仰賴醫師豐富的經驗來正確判斷呼吸器脫離的最佳時機。
奇美醫學中心呼吸治療科主任柯獻欽表示,呼吸器就像是把雙面刃,雖說呼吸器能作為病人續命的維生儀器,但是長期使用呼吸器易造成併發症(如:感染、氣道傷害、肺損傷、死亡等)、增加醫療資源的支出(如:儀器藥物、住院床位等)。以加護病房一天約一萬五估計,若能藉由AI輔助判斷來減少呼吸器使用及ICU住院天數,將有助於控制醫療費用支出。
柯主任指出,研究顯示使用呼吸器的病人有七成可嘗試脫離呼吸器,但醫師可能低估病人自行呼吸的能力,50%自行拔管的病人其實不需要重置。呼吸器脫離的評估準則無量化數據,不能一體適用於病情變化迥異的病人。從開始使用呼吸器、嘗試脫離、到最後成功脫離,各階段都需要醫療團隊定時評估,過程中的決策關鍵點可利用AI輔助。
跨領域團隊專業合作 發展AI Try-Weaning預測
奇美醫院於2019年5月正式成立「醫療大數據庫暨人工智慧運算中心(AI中心)」,聘任教授級主任與分析師、工程師,支援同仁之AI研究,更致力於將研究成果與臨床作業結合。這項AI創新研發專案跨三大專業領域共同合作:Domain Experts(醫療人員)、AI Analysts(AI中心)、Data Engineers(資訊室)。成員包括:臨床資訊發展委員會、加護醫學部、胸腔內科醫師、呼吸治療科、品質管理中心、AI中心及資訊室。由奇美醫院前教學副院長、現為奇美醫院董事-王志中講座教授和首席醫療副院長林宏榮,親自督導並提供前瞻觀點,激盪團隊思考精進;最後實作整合至臨床系統則由資訊室開發安裝,醫療人員測試與驗證。整個專案以嚴謹文獻為基礎,結合資深重症醫師之經驗,歷時近一年始完成try-Weaning預測之AI應用服務。
建置資料倉儲與預測模型
專案歷程從2019年5月開始確認問題,經過文獻探討、專家會議、確認架構,而後展開特徵工程,萃取(Extract)、轉換(Transform)、載入(Load)、驗證(Validate)、AI預測模型建立、AI Web Services程式設計;至2020年2月進入HIS整合程式設計、先導測試,於5月正式上線。且相關資料的使用與研究架構皆先通過人體試驗委員會(IRB)審核,在嚴謹設計、風險可控的情境下,進行新興科技的發展測試。
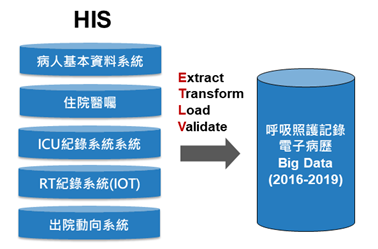
原始資料來源主要是HIS(Hospital Information System, 醫院資訊系統)的大量結構化病人基本資料、住院醫囑、ICU紀錄、呼吸治療師(RT)物聯網記錄(Internet of Things, IoT)、出院動向等,定期萃取(Extract)、轉置(Transform)、載入(Load)、驗證(Validate)至大數據庫,即資料倉儲(Data Warehouse),再區分為科別主題資料超市(Data Mart,可視為小型的資料倉儲)以利多元分析應用,如此形成醫療大數據之核心基礎,確保利用率與具體績效,進而建立AI預測模型與系統。
Data Mart的收案條件為總院入住ICU經人工氣道使用呼吸器之成年病人(≧20歲)。奇美醫院自2016年導入IoT技術擷取呼吸器資料,故資料萃取的時間從2016年到2019年,共5441筆成功嘗試脫離呼吸器(try weaning)病人資料。
系統使用羅吉斯迴歸、隨機森林、支持向量機、K-近鄰演統算法、LightGBM及深度學習MLP等機器學習之六種演算法建立預測模式,並以正確率(Accuracy)、敏感度(Sensitivity)、特異度(Specificity)與AUC(Area Under the Curve)四種指標來評估預測模型之品質,模型擇優由資訊部門開發整合到現有HIS之呼吸治療記錄作業,於11個時機點予臨床評估輔助。
HIS每天輸出/顯示每位使用呼吸器病人當下「使用N小時可成功脫離呼吸器」之兩階段預測機率清單(Try-Weaning/Weaning MV),以提供醫療人員參考。每一個時段建立一個預測模型,共11個預測時間點(第一階段之N=8, 12, 24, 36, 48, 60, 72, 84, 96, 108, 120),使用時會自動顯示出離現在最近的未來之成功機率,例如:使用氣管內管接近48小時,預測第48小時嘗試訓練脫離(Try Weaning)成功的機率為64.4%。初上線保守起見,臨床Guideline可先以機率≧70%當作可考慮之閾值,實施一段時間後(6個月),若一切運作順利(與目前 Try-Weaning/Weaning 成功率大致相同時),可考慮以60%為基準,以此遞減類推,如此可望提早嘗試並真正脫離呼吸器。
首席醫療副院長林宏榮表示,3個院區有200多台呼吸器,這些生命徵象資料與雲端資料庫比對,一併整理歸納方能立下AI良好基礎。品質管理中心主任、加護醫學部主治醫師陳欽明教授補充,基本上即使不同廠牌取出之呼吸器參數也會一致(如呼出潮氣量,Vte),故預測結果也會一致。而模型採用共通性高的特徵值,即以每位病人都會有的呼吸器參數值與生命徵象值為主;其他變數雖有參考價值,但因未量測的缺值較多,尚未考慮納入。未來可再加入病人lab數據、共病變數,以精進預測模型。
雲端服務導向資訊架構(Service Oriented Architecture, SOA)設計
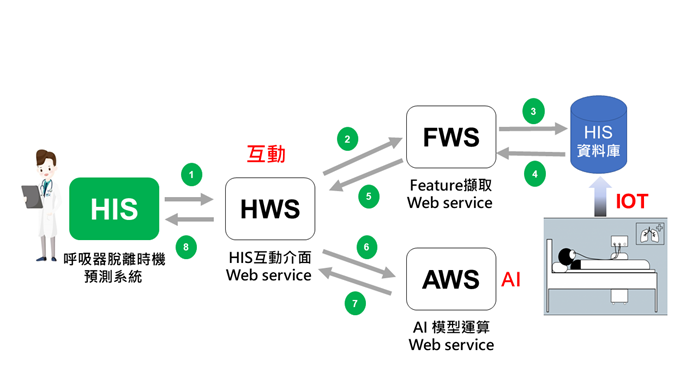
HIS預測介面Web Service(HWS)接受現有呼吸照護紀錄系統之呼叫,並將預測結果(某時段嘗試脫離成功機率)傳回該院資訊系統。醫療特徵值擷取Web Service(FWS)接收HWS之呼叫,擷取該病人之分析特徵值(如 Apache Ii Score、Fio2、Rr 等)再回傳給 HWS。FWS包含使用IoT技術擷取床邊呼吸器生理資訊。AI病情預測 Web Service(AWS)接收HWS之呼叫,輸入已取得之該病人之特徵值,傳回該項AI預測之結果(機率值形式)給HWS。目前主要是發展特定時數內Try-Weaning成功機率之預測Web Services,未來可發展死亡之預測。
插管病人評估關鍵兩階段
呼吸器脫離可分為兩階段,由呼吸治療師觀察病人呼吸器參數及生命徵象的變化,以專業經驗判斷病人可嘗試將呼吸器由輔助控制模式(Assist-Control-Mode)調整為支持模式(Support-Mode),亦即讓病人不要完全依賴呼吸器來呼吸,此為第一階段「嘗試脫離,Try-Weaning」。其後,呼吸治療師觀察病人 Try-Weaning 後病況持續穩定,即可考慮拔管或移除呼吸器,換成一般的氧氣治療裝置,觀察一段時間後,穩定者就可轉回普通病房,則為第二階段為「完全脫離,Weaning MV」。無論是嘗試脫離呼吸器或完全脫離呼吸器,都有可能失敗而回到前一階段(狀態)。
臨床上長時間觀察得知,若「Try-Weaning」時機適當,後續呼吸器脫離(Weaning MV)的成功率有增加的趨勢;若能安全地提早try-Weaning,則最後完全脫離的時間也可能提早。
過去醫療人員判斷呼吸器脫離的時間多根據臨床經驗法則,然而多偏向保守評估,因此脫離呼吸器成功率高;深究原因,醫療決策者為病人安全起見寧可讓病人使用呼吸器久一點也不敢提早try-Weaning。事實上,該病人提早 Try-Weaning 也可能成功。醫療決策者的思惟模式無可厚非,因為沒有可靠數據支持何時 Try-Weaning、何時拔管。臨床實務上每位病人狀況不一,如年紀、血壓、呼吸頻率、心跳等,既使罹患相同疾病,最佳try-Weaning的時機也可能不同。若病人Control Mode持續5天以上,顯受許多其他因素影響(如疾病別、基因等),非僅由前述因素所決定,這類病人Try-Weaning應個別審慎考量,不宜用AI預測。若能根據病人的各種特性(特徵)而得到精準的個人化預測或建議,將有助於醫療人員之臨床決策,此即近年來國際倡議的個人化醫療(Personalized Medicine)與精準醫療(Precision Medicine)之核心精神,然這類實作研究成果仍不多見。

AI Weaning展現人工智慧應用價值
以醫學文獻為基礎確保AI系統信效度,將AI視為醫療決策輔助工具,可增進醫病溝通、共享決策(Shared Decision Making,SDM);發揮台灣醫療大數據與AIoT科技之優勢,服務導向資訊架構(SOA)設計有利於擴散推廣。
有形效益
AI Weaning預測模型可優化臨床決策流程,進而達成醫療品質、醫療成本與收益等三方面的有形效益。運用數據資訊輔助臨床決策,可簡化且優化評估病人脫離呼吸器之流程,找出最佳時間脫離呼吸器,改善呼吸器使用天數,降低ICU與住院天數,提升醫療品質且降低整體醫療成本。同時,透過減少病人使用呼吸器時間、紓解ICU床位,進而增加服務病人數與重症資源的有效利用。奇美醫院在AI系統實施前後1年之比較,呼吸器使用平均時數從162小時降為142小時,減少20小時;48小時呼吸器脫離率從96.2%提升至98.4%;72小時呼吸器脫離率從95.3%提升至98.4%。每人約節省0.83天,以平均ICU費用每天15,000、全台灣7000張ICU床計算,預估可節省 1億500萬元;奇美醫院一年約有2,500插管人次,可望每年節省超過3,000萬元。

無形效益
透過脫離呼吸器時間的預測模型,使原本以專業經驗人工判斷嘗試脫離時機的做法,得以藉由系統性的彙整呼吸器參數及生命徵象的變化,而得到精準的個人化預測或建議,亦能輔助增進醫病溝通,成為支持共享決策(Shared Decision, Making, SDM)的可靠依據。臨床上,若能根據病人的各種特性而得到精準的個人化預測或建議,符合個人化醫療(Personalized Medicine)與精準醫療(Precision Medicine)之核心精神,奇美醫院AI Try-Weaning 正是國際少見的模式,展現國際競爭力。可開發呼吸器附加AI Weaning自動提醒功能,提高呼吸器之價值。增加學研產出,可將AI研發成果發表,增加醫院及參與者之學術成就,提升台灣智慧醫療學術地位。
推廣擴散
AI Weaning預測富有技轉商機,但不同醫院背景值不同,除直接導入本軟體使用之外,亦可輸出AI模型,協助他院用自己的資料,重新訓練得到預測模型。甚至可廣泛設計符合多種環境的預測app,由雲端平台統一提供預測服務,讓各醫院連線至平台選擇適用的app。投入研發需要付出代價,王志中教授表示,將來會需要有商業模式,但不一定是費用,也可以是其他互惠方案;智慧財產權的保護亦相當重要,透過專利申請,提升醫療人員投入AI開發的意願與使用信心。奇美醫院將持續擴增參數、強化模型品質,並朝科別或疾病別建立模型,提升預測能力,實現個人化精準醫療之目標。